高血圧とは?

原因のわからない本態性高血圧が圧倒的に多いが、もともと高血圧になる遺伝的原因がある人に塩分の多い食事やストレス、運動不足、飲酒などの因子が影響して高血圧になると言われています。
至適血圧(収縮期血圧120mmHg未満かつ拡張期血圧80mmHg未満)を超えて血圧が高くなる程、全心血管病、脳卒中、心筋梗塞、慢性腎臓病などの罹患リスクおよび死亡リスクは高くなります。
国民の収縮期血圧平均値は、過去50年間で大きく低下しました。
本邦の脳卒中の年齢調整死亡率は、1960年代に頂点に達した後、
急速に低下しました。
(1965年:男性361、女性244、2011年:男性47、女性26;人口10万人対)
最近は家庭血圧が重要視され、135/85mmHg以上あれば、高血圧になります。
高血圧基準
- 診察室血圧は、140/90mmHg以上
- 家庭血圧は、135/85mmHg以上
が高血圧になります。
血圧の分類
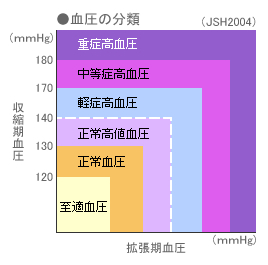
血圧の高い状態が続くと、血管に負担がかかり、血管の壁が障害されて「動脈硬化」がおこる。動脈硬化が進むと、心筋梗塞や脳卒中などの命に関わる病気を引き起こす危険性が高くなります。
- 高血圧の自覚症状は乏しく、あったとしても頭頸部の不快感にとどまります。高血圧が「静かな殺し屋(silent killer)」と言われる所以です。
- 本態性高血圧は、環境因子と遺伝的素因が関連していると言われますが、環境因子(生活習慣)が血圧に及ぼす影響は大きく、生活習慣の改善で降圧効果がある程度期待できます。
高血圧患者の年代別の割合
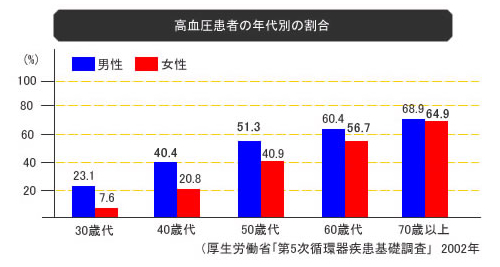
年齢とともに、高血圧の人の割合は高くなっていきます。
また、男性では40歳代から増え始めるのに対し、女性では50歳代から増え始めます。
ガイドラインに定められた期間を食事療法や運動療法を行い、それでも140/90mmHgを超えている場合は降圧薬による薬物治療を開始します。
高血圧治療ガイドラインによる降圧目標
| 診察室血圧 | 家庭血圧 | |
|---|---|---|
| 若年者・中年 前期高齢者患者 |
140/90mmHg未満 | 135/85mmHg未満 |
| 後期高齢者患者 | 150/90mmHg未満*1 | 145/85mmHg未満(目安)*1 |
| 糖尿病患者 | 130/80mmHg未満 | 125/75mmHg未満 |
| CKD患者(蛋白尿陽性) | 130/80mmHg未満 | 125/75mmHg未満(目安) |
| 脳血管障害患者 冠動脈疾患患者 |
140/90mmHg未満 | 135/85mmHg未満(目安) |
*1.忍容性があれば140/90mmHg未満(診察室血圧)、135/85mmHg未満(家庭血圧)
高血圧の疫学
過去の疫学研究結果を見てみると高血圧は喫煙に次いで重要な本邦の死亡原因であり、年間約10万人が高血圧により死亡しているとされました。
日本人の高血圧の特徴
かつて本邦において高血圧が多く、脳卒中が多発した理由の一つとして、食塩の過剰摂取があげられています。食塩摂取量が多くなると血圧が高くなります。
肥満度の指標であるBMIは、男性では年々増加し、肥満者割合は過去30年で約2倍になりました。
高血圧に対する肥満の寄与割合は、男性で11%から27%に、女性では19%から26%に増加しました。
高血圧の診断
本邦の久山町研究において、収縮期血圧140mmHg以上は120mmHg未満に比し、又、拡張期血圧90mmHg以上は80mmHg未満に比較して、高齢者を含めて脳卒中あるいは心血管病のリスクが有意に高いとされました。家庭血圧値による高血圧診断は一般化しつつあります。
心血管病死亡の相対リスクの最少となる家庭血圧値は120~127mmHg/72~76mmHgであり、138/83mmHg以上で相対リスクが有意に上昇すると言われています。
白衣高血圧
白衣高血圧は、診察室で測定した血圧が高血圧であっても診察室外血圧では、正常域高血圧を示す状態です。臓器障害は軽度で、心血管予後も良好ですが、白衣高血圧の一部は、将来、持続性高血圧に移行する可能性があります。
早朝高血圧
診察室血圧が140/90mmHg未満の場合で早朝に測定した家庭血圧の平均値が135/85mmHg以上を早朝高血圧とします。早朝高血圧には、夜間高血圧から移行するタイプと朝方に急峻に血圧が上昇するサージタイプがあり、この両者はともに心血管病リスクとなります。
夜間高血圧
夜間血圧の平均が120/70mmHg以上の場合に夜間高血圧と言います。
その平均値の増加は、心血管病のリスクと関連性があると言われています。
血圧日内変動異常
正常の人は、夜間血圧が昼間の覚醒時に比較して、10%~20%低下します。夜間の血圧低下が少ない型、逆に夜間に血圧上昇を示す型は心血管病のリスクが増加していると言われています。
治療
高血圧は心血管病の主要な危険因子であり、特に脳卒中の最も重要な危険因子です。
血圧以外の心血管病の危険因子として、喫煙、糖尿病、脂質異常症、肥満(特に内臓脂肪型肥満)、慢性腎臓病、高齢などがあります。軽度の高血圧であっても糖尿病や慢性腎臓病を伴う場合は、特にリスクが高く、積極的な降圧治療が推奨されます。
高血圧の成因には、遺伝的素因や環境要因などの因子が含まれます。生活習慣病である高血圧の治療には、生活習慣の修正を行うことが必要です。
降圧薬治療を行う場合でも降圧薬の効果を高め、薬剤量や用量を減らすために、併行して生活習慣に注意が必用です。多くの場合、降圧目標を達成するのに降圧薬の投与が必要です。主な降圧剤として、サイアザイド系利尿薬、β遮断薬、Ca拮抗薬、ACE阻害薬、アンギオテンシンⅡ受容体拮抗薬(ARB)などが用いられています。
生活習慣の修正
生活習慣の修正は、それ自体で軽度の降圧が期待されるばかりでなく、降圧薬の作用増強や減量の一助となりえます。本邦における平均食塩摂取量は、10g/日を越えており、多くの高血圧患者で6g/日未満にはできていないと言われています。食塩摂取量は、カロリー摂取量が多いほど多くなるので、カロリー制限が減塩につながってきます。
魚は1日一切れ位がバランスとして良いと言われていますが、魚の摂取が多い人ほど心筋梗塞の発症が少ないことが報告されています。肥満は高血圧の重要な発症要因であると言われています。4kg程度の減量で有意の降圧が得られますので、長期的な計画で無理のない減量を行うべきでしょう。
運動療法の対象者は、160/100mmHg以下の血圧値で、心血管病のない高血圧患者です。運動は定期的に(できれば毎日30分以上)行うことが目標ですが、少なくとも10分以上の運動で、合計して1日30分を越えれば良いとされています。有酸素運動に加えて、レジスタンス運動(筋トレ)やストレッチ運動を補助的に組み合わせると脂肪体重の減少、骨粗鬆症、腰痛の予防などが期待でき、有用です。
飲酒習慣は、血圧上昇の原因になる場合があるので、エタノールで男性20~30ml(1日/日本酒で1合、ビールで中瓶1本)、女性はその半分位が適当と言われています。
喫煙は癌の原因だけでなく、冠動脈疾患や脳卒中などの強力な危険因子ですから、禁煙は大切なことです。
ストレスと血圧は関係すると言われたりしますし、睡眠の長さや質が血圧上昇に関係する可能性があります。
室温20℃以上、湯温40℃以下では血圧はほとんど上がらないとされていますので、あまり熱い風呂は好ましくないでしょう。
生活習慣の修正項目
- 減塩6g/日未満が推奨される。
- 肥満の場合は減量すること。
- ウォーキング等の運動を1日30分程度行う。
- 他の生活習慣病にならない様にバランスの良い食事をする。(野菜や魚を積極的にとりましょう)
- 節酒/男性の場合、1合位をすすめられています。
- 禁煙
介入試験では、3.8g/日までの食塩制限については安全性が確認されていますが、塩分は体にとって水分を維持するのに重要な意味をもっている事から、夏場などの高温環境下における著明な減塩は、特に高齢者において脱水につながることも有りうるので注意が必要です。又、過度の食塩制限は特に老人で食塩低下をきたすこともあり、あまりに厳重な制限は実際的ではありません。そこで、塩味の強い食品(保存用の塩漬け食品、インスタント食品、食卓塩)を極力避け、味噌汁、しょう油の回数量を減らすようにすると、1日/食塩7g程度までは減らす事は可能であって、それでも有効であろうと考えられます。
臓器障害と合併する高血圧
1. 脳血管障害
本邦では、脳血管障害が多く、人口の高齢化と共に脳梗塞患者が増加しています。再発を防止する為に高血圧管理が必要です。慢性期脳梗塞の降圧目標は、140/90mmHg未満とします。両側頸動脈高度狭窄、脳主幹動脈閉塞では、下げ過ぎに注意します。但し、ラクナ梗塞などでは、130/80mmHg未満を目指すことを勧めます。
治療中にめまい、ふらつき、だるさ、気力低下などがあれば、降圧による可能性もあるので、注意しなければいけません。
脳出血の最終目標は、140/90mmHg未満としています。
2.心疾患
高血圧によって心肥大、心筋間質の線維化、冠動脈内皮障害が生じます。
脂質異常症、糖尿病、喫煙などの併存と相まって、冠動脈硬化症、さらに冠動脈疾患、心不全、不整脈、突然死が生ずることがあります

